Воспалительные изменения в легком, в лимфатических узлах (лимфаденит) и лимфатических сосудах (лимфангит) вместе называются первичным туберкулезным комплексом. Таким образом, картина первичного туберкулезного комплекса состоит из трех компонентов: изменения в легком, лимфангита, лимфаденита.
Во второй фазе рассасывания (биполярности) наблюдается уменьшение зоны перифокального воспаления, яснее выявляется центрально расположенный казеозный очаг. Уменьшаются воспалительные изменения в регионарных лимфатических узлах в районе бронхолегочных сосудов.
В третьей фазе – фаза рассасывания уступает место фазе уплотнения: первичный очаг хорошо очерчен, контуры его четкие, по периферии очага имеется начало кальцинации в виде мелких крошек; краевая кальцинация присутствует и в бронхопульмональных лимфатических узлах.
При четвертой фазе на месте очага бронхолобулярной пневмонии, кальцинация становится компактной, очаг приобретает округлую форму и ровные четкие контуры, величина его не превышает 3—5 мм. Такое образование называется очаг Гона.
Исходы первичного туберкулезного комплекса:
- заживление с инкапсуляцией, обызвествлением или окостенением;
- прогрессирование с развитием различных форм генерализации, присоединением неспецифических осложнений типа ателектаза, пневмосклероза и пр.
При прогрессировании, первичного туберкулезного комплекса различают гематогенную и лимфожелезистую генерализацию.
Гематогенная генерализация развивается при поступлении микобактерий туберкулеза в кровь. Обязательным условием для гематогенной генерализации является состояние гиперергии. В зависимости от состояния первичного туберкулезного комплекса, различают раннюю генерализацию, проявляющуюся в виде:
- общего милиарного туберкулеза с массивным высыпанием продуктивных или экссудативных узелков во всех органах;
- крупноочагового туберкулеза с образованием в разных органах крупных (до 1 см) казеозных очагов.
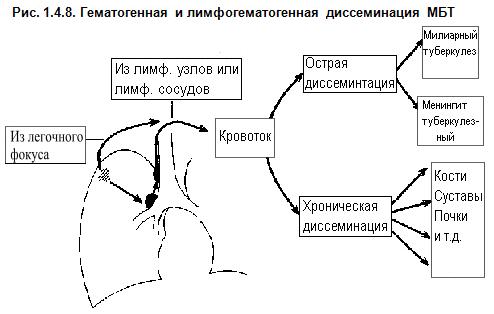
Очаги гематогенной генерализации могут явиться источником развития органного или милиарного туберкулеза при повторной вспышке процесса. Гематогенный туберкулез легких чаще возникает при первичном туберкулезе в период диссеминации микобактерий в организме (бациллемии). При вторичных формах процесса микробы проникают в кровь из обострившихся туберкулезных очагов в легких, лимфоузлах, почках, костях и других органах (См. рис. 1.4.8.).
Возникновению туберкулезной бациллемии способствуют гиперсенсибилизация и гиперергическое состояние организма на почве специфической инфекции, гриппа, аллергических расстройств, авитаминоза, нарушения белкового обмена. Гиперсенсибилизации и образованию гематогенного туберкулеза легких способствует экзогенная суперинфекция при длительном и массивном контакте с бациллярным больным.
Для образования диссеминированных форм основным условием является наличие бациллемии, а также массивность и вирулентность инфекции. Вместе с тем большое значение имеет состояние инфицированного организма:
- наличие контакта в окружении заболевшего;
- возраст больного (0-14, > 65 лет);
- предшествовавшие заболевания, на фоне которых развился диссеминированный туберкулез легких.
Для взрослых, кроме того, важную роль играют условия труда, состояние нервной системы, последствия тяжелых психических травм, прежнее заболевание туберкулезом легких или других органов. Из очагов в лимфатических узлах первичного комплекса при их творожистом размягчении микобактерии по лимфатическим путям распространяются через грудной проток и венозный угол, затем в правое сердце, вследствие чего возникает изолированное рассеяние в малом кругу кровообращения, т. е. в легких. При прорыве в легочные вены МБТ попадают в левое сердце и оттуда в периферические сосуды большого круга, вызывая поражения разных органов (См. рис. 1.4.8.).
При прогрессировании гематогенно-диссеминированного туберкулеза формируются каверны. Каверны образуются в результате творожистого распада и расплавления некротических масс. При гематогенной форме туберкулеза легких каверны бывают тонкостенными, множественными и располагаются симметрично в обоих легких. В происхождении таких каверн играет роль повреждение кровеносных сосудов, их тромбоз и облитерация. Нарушается питание пораженных участков легких и формируется деструкция по типу трофических язв. С образованием каверн открывается возможность бронхогенного обсеменения здоровых участков легких. Гематогенное распространение микобактерий всегда сочетается с лимфогенным. При этом микобактерии не обязательно поступают в кровь одномоментно вследствие прорыва крупного очага некроза. Они могут поступать повторными небольшими порциями, проходя вначале по лимфатическим сосудам. Такой генез дает разные клинико-рентгенологические проявления гематогенно-диссеминированных форм с различным течением, длительности заболевания и с тяжелым исходом или выздоровлением.
Лимфогенные формы диссеминированного туберкулеза возникают также при обострении очагов в легких и при небольших кавернах. Микобактерии туберкулеза попадают в прилежащие лимфососуды, образуются рассеянные, продуктивного типа очаги, иногда бугорки, развивается продуктивный лимфангоит. В процесс часто вовлекается висцеральная плевра. Группы пораженных лимфатических узлов (казеозный лимфаденит) увеличиваются в размерах, сливаются в конгломераты, срастаются с прилежащими органами (бронхи, сосуды, нервные стволы, перикард), сдавливают их, вызывают различные функциональные нарушения. Железистые туберкулезные очаги мало доступны действию антибактериальных препаратов, являются источником серьезных осложнений: распространение процесса на органы средостения; присоединение вторичной инфекции; развитие амилоидоза внутренних органов. Образование первичного легочного очага может наблюдаться при лимфожелезистой генерализации, а также как самостоятельная форма заболевания. К наиболее тяжелым формам прогрессирования первичного очага относятся: казеозная пневмония, образование полости распада и первичной каверны. С момента формирования каверны включается бронхогенный путь распространения процесса с возникновением очагов в обоих легких, различных по протяженности и типу тканевой реакции. Кавернизация очагов казеозной пневмонии заканчивается «первичной легочной чахоткой».
Для хронического первичного туберкулеза легких типичны:
- казеозный некроз лимфатических узлов;
- наклонность к гематогенной генерализации с развитием вне легочных метастатических очагов и регионарным к ним поражением лимфатических узлов;
- полисерозит.
Редко, первичный туберкулез, прогрессируя переходит непосредственно в пост-первичную форму, с выраженной казеацией и образованием каверн. Чаще, проявления первичного туберкулеза остаются неактивными (молчащими) в течение десятилетий или в течение всей жизни индивида. Точные механизмы, лежащие в основе этого явления еще до конца не объяснены. Однако, реактивация или реинфекция туберкулеза могут быть связанными с пожилым возрастом, недоедания, злокачественной болезни, ВИЧ инфекции и приобретенным синдромом иммунной недостаточности [СПИД], использование иммуносупрессоров и интеркуррентных инфекционных заболеваний.